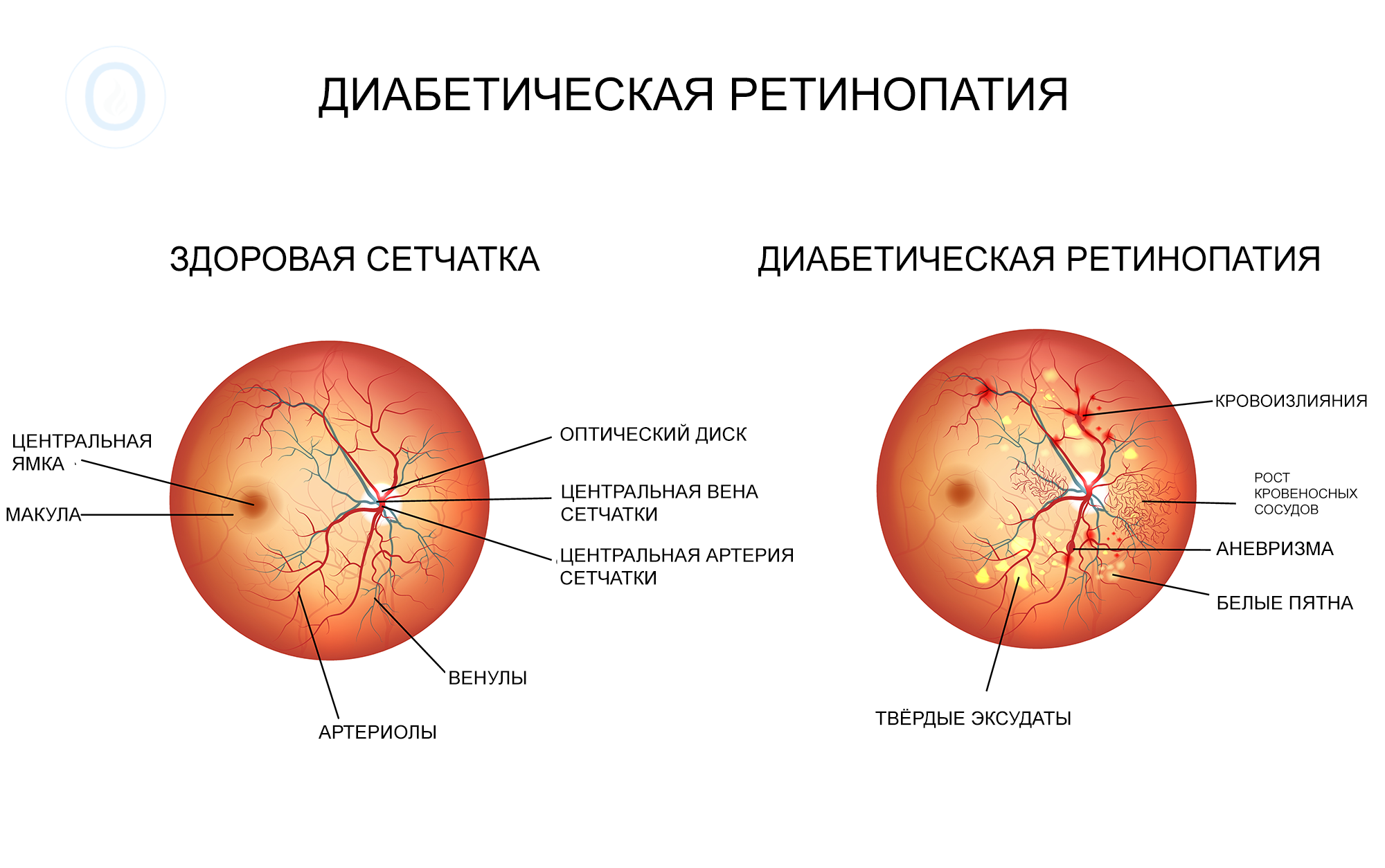
Диабетическая ретинопатия
Диабетическая ретинопатия – специфичное и одно из наиболее тяжелых поздних сосудистых осложнений сахарного диабета. Может рассматриваться как закономерный результат патологических изменений в сосудах сетчатки у больных с длительным течением сахарного диабета. В зависимости от стадии ретинопатии у пациентов наблюдается затуманивание и снижение зрения, появление темного пятна. На более поздних этапах возможно появление плавающих помутнений, ощущение «завесы» и выпадение поля зрения. Часто больные диабетической ретинопатией предъявляют жалобы на ухудшение сумеречного зрения.
Слепота у больных сахарным диабетом наступает в 25 раз чаще, чем в общей популяции. Риск развития диабетической ретинопатии зависит в основном от типа, длительности и компенсации сахарного диабета. При сахарном диабете 1 типа ретинопатия крайне редко выявляется в момент постановки диагноза. Однако через 20 лет после начала заболевания практически все больные этим типом диабета будут страдать ретинопатией.
Причины возникновения заболевания
Механизм диабетиеской ретинопатии сложный и многофакторный. К числу основных причин, провоцирующих возникновение патологии, можно отнести повышение сахара в крови, которое продолжается на протяжении длительного периода. При этом органом-мишенью является сосудистая стенка.
Также возникновению ретинопатии способствует ряд факторов, которым может быть подвержен пациент с сахарным диабетом. В настоящее время установлены факторы, ускоряющие прогрессирование диабетической ретинопатии:
- Степень компенсации углеводного обмена. Компенсация углеводного обмена позволяет снизить частоту ретинопатии и избежать потерю зрения. Установлено, что нормализация углеводного обмена приводит к уменьшению риска заболевания на 76%, а риска прогрессирования — на 53%.
- Продолжительность диабета имеет важное значение. При выявлении диабета у больных до 30 лет вероятность развития ретинопатии через 10 лет составляет 50% и через 30 лет — 90% случаев.
- Беременность часто способствует быстрому прогрессированию глазных осложнений. К предрасполагающим факторам относят недостаточный контроль основного заболевания до беременности, резко начатое лечение на ранних стадиях беременности и развитие водно-солевого дисбаланса.
- Артериальная гипертензия при недостаточном контроле приводит к прогрессированию диабетической ретинопатии.
- Диабетическая нефропатия приводит к ухудшению течения диабетической ретинопатии.
- Ожирение;
- Зависимость от алкоголя и никотина;
- Возраст;
- Генетическая предрасположенность.
Симптомы заболевания
Данное заболевание развивается и прогрессирует без болезненных ощущений и практически без симптомов. При макулярном отеке наблюдается размытость видимых предметов, пациенту сложно читать и выполнять какие-либо действия на близком расстоянии.
В пролиферативной фазе у лиц, страдающих диабетической ретинопатией, возникают внутриглазные кровоизлияния, вследствие чего перед глазами у них появляются плавающие пятна и пелена. В случае обильного кровоизлияния в стекловидное тело, пациент наблюдает резкое снижение зрения.
Лечение заболевания
Лечение ретинопатии включает комплекс мероприятий, количество которых зависит от запущенности заболевания.
Успешное лечение диабетической ретинопатии во многом зависит от стабильной компенсации сахарного диабета, нормализации артериальной гипертензии и липидного обмена. Поэтому лечение должно проводиться совместно с эндокринологами и терапевтами.
Медикаментозная терапия служит дополнением к лазерным методам лечения. В настоящее время используются антиоксиданты, лекарственные средства, улучшающие микроциркуляцию, ферментные препараты, ангиопротекторы и др.
Более тяжелыми последствиями заболевания являются отек сетчатки и образование новых кровоточащих сосудов. В этом случае специалист проводит лазерную коагуляцию сетчатки. Использование лазера позволяет убрать патологические сосуды, в результате чего, отек спадает.
Иными словами, лазерная коагуляция сетчатки является основным способом предотвращения слепоты вследствие сахарного диабета.
При вторичной глаукоме также рекомендуют крио- или диодно-лазерные циклодеструктивные операции.
Если у пациента наблюдается кровоизлияние в стекловидное тело, макулярный отек, отслойка сетчатки показано выполнение витрэктомии. Проведение данной процедуры предполагает удаление стекловидного тела. На данный момент субтотальная витрэктомия является наиболее частым современным методом хирургического вмешательства при диабетической ретинопатии.